ZIEL DER BEHANDLUNG
„Viele Sehfehler lassen sich durch Operationen an der Hornhaut korrigieren.“
Die Hornhaut ist das “Fenster” des Auges zur Außenwelt. Sie verfügt über die stärkste optische Wirkung am Auge und ist gleichzeitig ein wichtiges Schutzschild gegen ultraviolette Strahlung. Zusammen mit der Augenlinse bildet sie das optische System, dass das Bild der Umwelt auf der Netzhaut scharf abbildet – sie ist sozusagen das Objektiv der Photokamera: “Auge”. Dies bedeutet zum einen, dass man durch operative Veränderungen an der Hornhaut zahlreiche Sehfehler korrigieren kann und zum anderen, dass krankhafte Veränderungen in diesem Bereich das Sehen stark beeinträchtigen können.
Das besondere Merkmal der Hornhaut ist ihre Transparenz. Das liegt zum Beispiel daran, dass es hier keine Blutgefäße gibt. Weitere Gründe sind die besondere Anordnung der Hornhautfilamente, die Zellarmut ihrer Binnenstruktur und der niedrige Wassergehalt, welcher durch die auf der Hornhautinnenseite liegenden Endothel-Zellen hervorgerufen wird
 DIAGNOSTIK UND THERAPIE
DIAGNOSTIK UND THERAPIE
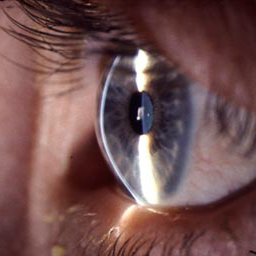
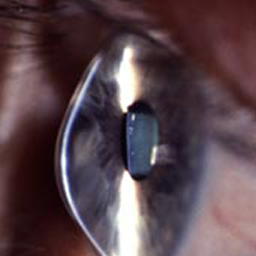
Diagnostik von Hornhauterkrankungen
Entzündungen des Auges und vor allem der Hornhaut können vielerlei Ursachen haben. Einerseits können Bakterien, Pilze oder Viren die Ursache sein, andererseits ist eine Entzündung oft die Folge einer gestörten Benetzung der Hornhaut mit der Tränenflüssigkeit. Letzteres ist besonders häufig bei älteren Menschen anzutreffen.
Die Symptome bei Entzündungen der Hornhaut sind:
- Fremdkörpergefühl
- Brennen
- rote Augen
- trockene Augen
Bakterielle Entzündungen
Die Besiedelung der Hornhaut mit Bakterien ist weitaus gefährlicher. Sie kann zu einem Hornhautgeschwür (Ulcus corneae) führen. Die gefürchtetste Form dieser Erkrankung ist der Ulcus corneae serpens (das kriechende Geschwür). Er ist deswegen so gefährlich, weil er die ganze Hornhaut einschmelzen kann. Dabei kann dieser Vorgang Tage oder auch nur Stunden dauern. Das ist je nach Erreger unterschiedlich. Oft handelt es sich um Pneumokokken, Staphylokokken oder Pseudomonas aeruginosa, die nach einer Hornhautverletzung mit Wundinfektion eingeschleppt werden oder aus dem Tränensack stammen. Da die Bakterien eine intakte Hornhaut nicht durchdringen können, ist eine bakterielle Entzündung der Hornhaut stets die Folge einer Verletzung oder einer Bindehautentzündung (Konjunktivitis).
Pilzentzündungen
Die Zahl der Pilzinfektionen (Mykosen) hat deutlich zugenommen. Durch die oft unkritische Verabreichung von Antibiotika und Steroiden bei Verdacht auf eine bakterielle Infektion haben sich die Pilzinfektionen verschlimmert. Aus diesem Grund ist bei einer Hornhautentzündung stets ein Erregerabstrich zur sicheren Erkennung der Erreger notwendig. Dabei reicht ein einfacher Abstrich oft nicht für einen mykologischen Nachweis aus. Sicherer ist es, Material mit einem scharfen Instrument abzunehmen.
Pilzinfektionen können tiefe Infiltrationen der Hornhaut hervorrufen. Es kann zur Bildung von Satellitenherden und Eiteransammlungen kommen. Häufigste Verursacher sind:
- Schimmelpilze
- Hefepilze
- Aktinomyzeten
Virale Entzündungen
Hornhaut- oder Bindehautinfektionen, die nur ein Auge betreffen, sind potentiell gefährlicher, als beidseitige Infektionen. Der Grund dafür ist, dass bei einseitigen Infektionen der Verdacht auf eine Virusinfektion, z. B. durch Herpes simplex oder Herpes Zoster Viren, besteht.
Fast jeder Mensch ist mit Herpes Viren infiziert. Allerdings verlaufen die Infektionen in den meisten Fällen ohne Symptome, so dass die Betroffenen gar nichts von dieser Infektion bemerken. Eine Herpes-Infektion der Hornhaut ist immer eine erneute Infektion, ein sogenanntes Rezidiv.
Eine Herpes-Infektion kann auch nach der Abheilung immer wieder auftreten. Das ist vielen von den Lippenbläschen (Lippenherpes) anschaulich bekannt. Daran sollten Betroffene denken, damit sie beim erneuten Auftreten der folgenden Symptome umgehend den Arzt aufzusuchen:
- Schmerzen
- Rötung
- Brennen
Hornhautverkrümmung oder Stabsichtigkeit (Astigmatismus)
Die Hornhaut ist ein klares Scheibchen, zirkulär durch den Limbus von der Sklera abgegrenzt. Die normale menschliche Hornhaut ist meist horizontal elliptisch (Durchmesser 11,7 mm x 10,6 mm) und ist sphärisch gewölbt. Der Radius dieser Wölbung beträgt etwa 7,7 mm. Im Zentrum ist die Hornhaut dünner (0,52 mm) als am Rand (0,67 mm). Unterscheidet sich der horizontale von dem vertikalen Radius, spricht man von einer Hornhautverkrümmung (Astigmatismus). Dies führt dazu, dass auch die Brennweite in verschiedenen Richtungen unterschiedlich ist.
Die menschliche Hornhaut besteht aus fünf Schichten: Der Epithelschicht, der Bowman-Membran, dem Stroma, der Descemet-Membran und der Endothelzellschicht.
Nur das Epithel entstammt dem embryonalen Ektoderm, die übrigen Hornhautschichten entwickeln sich aus dem Mesoderm. Der Hornhautdurchmesser eines Neugeborenen beträgt im Mittel 9,5 mm. Das Hornhautwachstum ist Ende des zweiten Lebensjahres beendet.
Ablauf der Behandlung:
Konventionelle Maßnahmen
Bakterielle Entzündungen
Zur Therapie ist die Einweisung in eine Augenklinik notwendig. Eine intensive antibiotische Behandlung mit halbstündlichen bis stündlichen Einnahmezeiten wird durchgeführt. Ein Abstrich, insbesondere vom Ulkusgrund, ist unbedingt erforderlich. Der Tränensack muß gründlich gespült werden.
Pilzentzündungen
Die Therapie bei Pilzinfektionen der Hornhaut besteht in einer Abschabung (Abrasio) der betroffenen Hornhautbereiche. Das gelingt aber nur, wenn der Prozess nicht in tiefere Bereiche eingedrungen ist. Daran anschließen muss sich eine Medikation mit Antimykotika.
Virale Entzündungen
Die Therapie besteht in Gabe von virostatischen Augentropfen. Nur bei Rezidiven wird die Hornhaut noch abradiert (abgeschabt). Eine wirksame Verhinderung von Rezidiven ist bisher nicht bekannt. Hilfreich ist aber eine allgemeine Stärkung des Immunsystem. Zu Beginn der Behandlung sollte auf kortisonhaltige Augentropfen verzichtet werden, da sie die Ausbreitung von Viren beschleunigen können.
Hornhautverkrümmung oder Stabsichtigkeit (Astigmatismus)
Damit wieder alle Lichtstrahlen in einem Brennpunkt zusammentreffen, muss die ungleiche Wölbung ausgeglichen werden. Dieser Ausgleich erfolgt durch sogenannte Zylindergläser, deren Position vor dem Auge eine genau festgelegte Richtung aufweisen muss. Daher wird der Korrekturwert bei Brillen bzw. Kontaktlinsen mit dem Wert des Zylinders in Dioptrien, und zusätzlich die Lage der Zylinderachse in Winkelgraden angegeben, also z.B. Zylinder – 2,5 Dioptrien, Achse 80º.
Ablauf der Behandlung: Refraktive Chirurgie
Hornhautchirurgie
Die Hornhaut selber weist eine hohe Brechkraft auf (ca. 43 Dioptrien der insgesamt ca. 56 Dioptrien des Auges). Bereits kleine Änderungen der Krümmung der Hornhaut bewirken eine relativ große Wirkung. Bei Kurzsichtigkeit (Myopie) wird die Brechkraft im Bereich der Hornhautmitte durch eine Abflachung vermindert. Bei Weitsichtigkeit (Hyperopie) wird die Wölbung im Zentrum der Hornhaut erhöht, so dass die Lichtstrahlen dann stärker gebrochen werden. Bei Stabsichtigkeit (Astigmatismus) werden Unterschiede der Wölbung der Hornhaut ausgeglichen.
Laserchirurgie
Excimer-Laser
Der Excimer-Laser dringt nur wenige tausendstel Millimeter in die Hornhaut ein. Mit ihm können daher sehr genau dosiert Hornhautschichten abgetragen werden. Der Laser arbeitet im unsichtbaren Ultraviolettspektrum (Wellenlänge: 193 mm). In der weit überwiegenden Mehrzahl der Fälle ist danach das Sehen ohne Brille oder Kontaktlinse wesentlich besser als vorher.
Photoablative refraktive Keratektomie (PRK)
Bei diesem Verfahren wird durch einen Excimer-Laser die Brechkraft der zentralen Hornhaut computergestützt verändert. Der Eingriff beschränkt sich auf die Oberfläche der Hornhaut. Hier wird eine sehr dünne Hornhautschicht der Hornhautmitte mit dem Laser abgetragen. Seit 1986 bestehen Erfahrungen mit dem Excimer-Laser. Die PRK wird routinemäßig für die Korrektur von niedriger bis mittlerer Kurzsichtigkeit (ca. -2 bis -6 dpt.) und bei mäßiger Hornhautverkrümmung (bis ca. -3 dpt.) eingesetzt. Bei oberflächlichen Narben oder krankhaften Veränderungen der Hornhaut kann die PRK weiterhin als spezielle therapeutische Operation sinnvoll angewendet werden. Sie wird dann PTK (phototherapeutische Keratektomie) genannt.
In den ersten Tagen nach der PRK können Schmerzen auftreten, die aber medikamentös zu behandeln sind. Seit 1993 wird die PRK für die Korrektur der Kurzsichtigkeit bis -6 dpt. von der Deutschen Ophthalmologischen Gesellschaft (DOG) und dem Berufsverband der Augenärzte (BVA) als nachrangige Alternative zur Brille und Kontaktlinse anerkannt. Das Verfahren der PRK wird für Fehlsichtigkeiten bis -6 dpt. als sicher und zuverlässig eingestuft. Langzeiterfahrungen über mehrere Jahrzehnte liegen noch nicht vor.
Laser in situ Keratomileusis (LASIK)
Zur Korrektur höherer Fehlsichtigkeiten (-6 bis -12 dpt.) hat sich die Kombination von Excimer-Laser-Technik (PRK) mit einer Schnittechnik (Keratomileusis) als vorteilhaft erwiesen. Der eigentliche brechkraftändernde Lasereingriff wird dabei in das Innere der Hornhaut verlegt. Bei der LASIK wird mittels eines automatischen Messers (Mikrokeratom) ein dünnes Scheibchen der oberflächlichen Hornhaut eingeschnitten und aufgeklappt. Daraufhin wird mit dem Excimer-Laser eine tiefere Hornhautschicht abgetragen. Nach dieser Laserbehandlung wird der Hornhautdeckel wieder zurückgeklappt. Ein Nähen des Hornhautscheibchens ist nicht erforderlich, da sich das Scheibchen wieder fest an die darunterliegende Hornhaut anlegt. Das Hornhautscheibchen wirkt somit als bedeckender Schutz für die entstandene Wunde. Die Patienten verspüren nach dieser Operation in der Regel nur wenig Schmerzen. Das LASIK-Verfahren wird seit 1991 angewandt. Bisherige Untersuchungen zeigten gute Ergebnisse bei Behandlung der Kurzsichtigkeit bis ca. -12 dpt., Weitsichtigkeit bis ca. +4 dpt. und einer Hornhautverkrümmung von mehr als ca. -2 dpt.
Für die Behandlung von Kurzsichtigkeiten von ca. -6 dpt. bis ca. -10 dpt. ist die LASIK laut der Kommission des Berufsverbandes der Augenärzte (Kommission refraktive Chirurgie) wissenschaftlich anerkannt.
Laser-Thermo-Keratoplastik (LTK)
Durch Einsatz des Holmium-Lasers, welcher im Infrarotbereich (Wellenlänge ca. 2,1 µm) arbeitet, ist die Behandlung der Weitsichtigkeit mittels LTK-Technik möglich. Durch die Wärmewirkung dieses Laserstrahls kommt es im Hornhautgewebe zu einer narbigen Veränderung. Die Laserherde werden ringförmig am Rand der Hornhaut angebracht, wodurch es zu einer Schrumpfung der betroffenen Hornhautschichten kommt. Hierdurch entsteht im unbehandelten zentralen Hornhautbereich eine stärkere Krümmung, die eine bestehende Weitsichtigkeit in bestimmten Grenzen ausgleichen kann. Geringe Weitsichtigkeiten und geringfügige Überkorrekturen, z.B. nach PRK, können mit der LTK behandelt werden. Allerdings ist der Effekt dieser Behandlung mit der Zeit abnehmend.
Chirurgie mit dem Diamantmesser: Astigmatische Keratotomie (AK)
Die AK hat ihren Ursprung in der sogenannten radiären Keratotomie (RK) von Professor Fjodorov aus Moskau. Die AK ist die operative Behandlung einer Hornhautverkrümmung mit dem Diamantmesser. Bei ihr werden gezielt Einschnitte in die Hornhaut so plaziert, daß sie sich im Bereich der stärkeren Krümmung abflacht. Mittels AK können stärkere Hornhautverkrümmungen von mehr als -5 dpt. behandelt werden. Dieses Verfahren bietet sich insbesondere bei erworbener Hornhautverkrümmung an.
Hornhautimplantate: Intrastromale corneale Ringsegmente (ICR)
Eine neuere Entwicklung auf dem Gebiet der refraktiven Chirurgie stellen die intrastromalen cornealen (Cornea = Hornhaut) Ringsegmente dar. Hierbei wird ein 2-teiliger Kunststoffring in die Hornhaut so implantiert, daß sich die oberflächliche Krümmung der Hornhaut zwar verändert, die optische Zone, also das Zentrum der Hornhaut, jedoch nicht berührt wird. Seit 1996 wird in Europa der ICR eingesetzt. Das Einsatzgebiet beschränkt sich jedoch auf die Kurzsichtigkeit bis ca. -4 dpt.. Weiterhin sollte die Hornhautverkrümmung nicht mehr als -0,5 dpt. betragen. Der ICR hat gegenüber anderen Methoden zwei wesentliche Vorteile:
- Das Zentrum der Hornhaut wird durch diesen Eingriff nicht berührt.
- Das Verfahren ist umkehrbar, da sich die cornealen Ringsegmente wieder entfernen lassen. Nach Entfernung der Segmente stellt sich üblicherweise der ursprüngliche Zustand der Hornhautbrechkraft wieder ein.

Linsenchirurgie: Implantierbare Kontaktlinsen
Bei hohem bis sehr hohem Brechkraftfehler stellt die in die hintere Augenkammer implantierbare Kontaktlinse eine mögliche Alternative beispielsweise zum hornhautchirurgischen Verfahren dar. Hat der Patient seine Fähigkeit zur Naheinstellung (Akkommodation) noch nicht verloren, so kann dieses Verfahren besonders dann zum Einsatz kommen, wenn die Verfahren der Hornhautchirurgie nicht sinnvoll sind. Diese spezielle Kunstlinse wird in das Innere des Auges zwischen die Regenbogenhaut und die körpereigene Linse eingesetzt. Durch die implantierbare Kontaktlinse werden auch extreme Sehfehler korrigiert, und darüber hinaus behält die eigene Linse auch weiterhin ihre Akkommodationsfähigkeit. Die Hornhaut bleibt bei diesem Verfahren unberührt. Da es sich hierbei jedoch um einen Eingriff im Augeninneren handelt, wird eine besondere Anforderung an das operative Geschick und die Rahmenbedingungen gestellt. Als Einsatzgebiet darf eine Kurzsichtigkeit von ca. -10 dpt. bis ca. -18 dpt. sowie eine Weitsichtigkeit von ca. +4 dpt. bis ca. +8 dpt. angesehen werden. Sollte ein noch höherer Sehfehler oder auch eine Hornhautverkrümmung bestehen, so kann in seltenen Fällen eine Kombination mit der LASIK bzw. PRK angezeigt sein. Langzeitergebnisse liegen jedoch derzeit noch nicht vor.
Sonstige Intraokularlinsen
Weiterhin existieren Möglichkeiten der Einpflanzung von Kunstlinsen in die Vorderkammer sowie des Einsetzens einer regenbogenhautgetragenen Kunstlinse. Diese Verfahren befinden sich noch im experimentellen Stadium.
Austausch der klaren Linse
Durch den Austausch der körpereigenen klaren Linse gegen eine Kunststofflinse kann ebenfalls eine Veränderung des optischen Systems erzielt werden. Dieses Verfahren ist seit vielen Jahren bekannt und wird auch bei der Operation des grauen Stars, der Linsentrübung, eingesetzt. Über einen kleinen Schnitt wird der Linseninhalt aus dem Linsenkapselsack abgesaugt. Anschließend wird in den belassenen Kapselsack eine neue Kunststofflinse eingesetzt, deren Brechkraft vor der Operation bestimmt wird. Diese Methode kommt allerdings erst bei starken Sehfehlern zum Einsatz und besonders dann, wenn der Patient nicht mehr akkommodiert, und eine Kurzsichtigkeit von mehr als -20 dpt. bzw. eine Weitsichtigkeit von mehr als +8 dpt. besteht. Der Austausch der klaren Linse stellt eine Alternative zur Implantation einer Linse (ICL, VKL) unter Belassung der natürlichen Linse dar.
Beratung, Untersuchung und Behandlungsablauf
Anhand der Untersuchungsergebnisse wird besprochen, ob die operative Korrektur Ihres Sehfehlers eine wirklich sinnvolle Alternative für Sie darstellt. Bei entsprechender Eignung wird Ihnen eine mögliche Korrekturmaßnahme vorgeschlagen. Hiernach können Sie einen Termin für eine weitere Untersuchung vereinbaren. Da die Oberfläche Ihrer Hornhaut für diese Untersuchungen und damit für die spätere Operation ihre ursprüngliche Form haben sollte, empfiehlt es sich dringend, gut zwei Wochen vor der Untersuchung keine Kontaktlinsen mehr zu tragen. Da auch eine Weitstellung der Pupillen erforderlich ist, werden Sie für einige Stunden nach der Untersuchung fahruntauglich sein.
Die Operation wird in der Regel ambulant durchgeführt, kann aber auch, falls notwendig, stationär durchgeführt werden. Der operative Eingriff ist durch lokal betäubende Augentropfen bzw. eine Lokalanästhesie weitgehend schmerzfrei. Während der Operation kann lediglich ein gewisses Druckgefühl oder ein Empfinden auftreten, daß “etwas am Auge gemacht wird”. Durch Medikamente nach der Operation werden mögliche Mißempfindungen und Schmerzen behandelt.
Nach der Behandlung sind bestimmte Verhaltensmaßnahmen erforderlich.
Es ist davon auszugehen, dass Sie für insgesamt ca. 1 Woche arbeitsunfähig sind. Nach der Operation ist es erforderlich, dass Sie sich zu mehreren Nachuntersuchungen in der behandelnden Klinik oder nach Rücksprache auch bei uns wieder vorstellen. Regelmäßige Kontrollen sind Voraussetzungen für einen komplikationslosen Heilungsverlauf. Es ist besonders wichtig darauf hinzuweisen, dass Sie sich nach der Operation an das verordnete Therapieschema halten. Bereits kurze Zeit nach der Operation kann ganz normal gegessen und getrunken werden. Hinsichtlich körperlicher Belastungen sind nach der Operation einige Regeln einzuhalten: Für 2 Wochen muss auf das Schwimmbad, Sauna, Solarium oder Sport verzichtet werden. Es bedarf nämlich einer gewissen Zeit (wie bei jedem anderen Heilungsprozeß auch) bis sich der endgültige Behandlungserfolg einstellt. Die Operation des zweiten Auges erfolgt in der Regel dann, wenn das bereits behandelte Auge eine ausreichende Sehkraft erreicht hat. In der Zwischenzeit muß der Brechkraftunterschied manchmal mit anderen Mitteln (Brille, Kontaktlinsen) ausgeglichen werden. Auf dem noch nicht operierten Auge können Kontaktlinsenträger ohne nennenswerte Probleme Ihre Kontaktlinse weitertragen. Jedoch ist zu beachten, dass die Kontaktlinse 2 Wochen vor dem nächsten Eingriff nicht getragen werden darf. Bei Brillenträgern hängen die Vorgehensweise und der Operationszeitpunkt für das zweite Auge auch davon ab, wie problematisch ein Weitertragen der alten Brille für den Patienten ist.
WICHTIGE HINWEISE ZUR REFRAKTIVEN CHIRURGIE
Muss nach der Operation überhaupt noch eine Brille bzw. Kontaktlinse getragen werden?
Die Mehrzahl der behandelten Patienten kommt im täglichen Leben nach der Operation ohne Brille und Kontaktlinse aus. Dennoch ist trotz genauester Durchführung die exakte Korrektur der Fehlsichtigkeit auf genau 0 dpt. nicht in jedem Fall möglich. Daher muss jeder Patient für sich entscheiden, ob er für bestimmte Abschnitte im täglichen Leben noch eine geringfügige zusätzliche Sehhilfe tragen will oder aber nicht benötigt. So kann es vorkommen, dass diese z.B. beim nächtlichen Autofahren erforderlich ist. Wichtig ist es zu erwähnen, dass Kontaktlinsen bei Bedarf auch weiterhin zur Korrektur eines etwaigen Rest-Brechungsfehlers getragen werden können. Jedoch ist dann immer die Anpassung einer neuen Kontaktlinse erforderlich.
Welche Risiken gibt es?
Bei den heute angewendeten Verfahren der refraktiven Chirurgie ist das Risiko ernsthafter Komplikationen als gering einzuschätzen. Wie bei jedem medizinischen Eingriff sind sie aber nie ganz auszuschließen. Bei allen refraktiv chirurgischen Eingriffen kann es zu einer Über- oder Unterkorrektur kommen, in seltenen Fällen auch zu einer Verschlechterung der Sehschärfe. Während der ersten 6 Monate nach der Operation kann es zu einer erhöhten Licht- und Blendungsempfindlichkeit kommen, die sich bei gutem Heilungsverlauf zurückbildet. In sehr seltenen Fällen kann durch zentrale Narbenbildung der Hornhaut die Sehschärfe beeinträchtigt oder sogar eine Hornhautverpflanzung erforderlich werden. Sollten Sie zu übermäßiger Narbenbildung, z.B. nach Verletzung, neigen, geben Sie das bitte an. Da zunächst nur ein Auge behandelt wird, können aufgrund der jetzt ungleichen Brechwerte Störungen des beidäugigen Sehens auftreten. Nach der Operation des zweiten Auges sind sie jedoch wieder behoben. Durch die Nachbehandlung mit kortisonhaltigen Augentropfen kann es zu einer vorübergehenden Erhöhung des Augeninnendruckes kommen. Grundsätzlich sind wie bei allen operativen Verfahren Komplikationen, wie Infektionen, nicht restlos auszuschließen. Diese heilen aber durch fachgerechte Behandlung in der Regel rasch wieder ab. Das Risiko, an einem solchen Eingriff zu erblinden, ist extrem gering. Die sorgfältige Behandlung nach aktuellem Wissensstand durch den erfahrenen Chirurgen und die genaue Beachtung und korrekte Durchführung der postoperativen Behandlungsanweisungen durch den Patienten sind die beste Voraussetzung für einen positiven Verlauf und ein gutes Ergebnis.


