ZIEL DER BEHANDLUNG
„Durch rechtzeitiges Vorbeugen vermeiden Sie fatale Folgen für Ihre Sehkraft.“
Die Netzhaut (Retina) ist unser zentraler Bereich des Sehens. Um die eingehenden Lichtstrahlen als ein “Bild” zu erkennen, verfügt die Netzhaut über eine komplexe Struktur. Obwohl nur 0,1 bis 0,5 Millimeter dick, besteht diese aus einer äußeren und einer inneren Schicht.
Erkrankungen der Netzhaut sind meist schmerzfrei, weil die Netzhaut keine Schmerzfasern besitzt. Dieses Alarmzeichen hilft also nicht, eine Erkrankung der Netzhaut frühzeitig zu erkennen. Deshalb sollten Veränderungen am Auge, bzw. bei der Sehqualität besonders aufmerksam verfolgt und laufend kontrolliert werden.
Erkrankungen der Netzhaut führen häufig zu starken Beeinträchtigungen des Sehens bis hin zur Erblindung. Diese können ausgelöst werden durch:
Netzhautablösung
Bei der Netzhautablösung hebt sich die feine Netzhaut von ihrer ernährenden Unterlage ab. Durch entstehende Löcher oder Risse dringt Flüssigkeit unter die Netzhaut ein, was zur Ablösung führt. Die Erkrankung bedroht das Augenlicht, weil durch die fehlende Versorgung die Schicht der Sinneszellen zerstört wird. Betroffene sehen dunkle Punkte oder Schlieren, die sich mit der Augenbewegung mit bewegen. Einzelne Schlieren kann fast jeder von uns beobachten, gemeint ist hier eine plötzliche Häufung oder eine neue, größere zusammenhängende Trübung.
Auch kurze (nur sekundenlange) Blitze, meist bei Dämmerung oder Dunkelheit (nicht zu verwechseln mit für mehrere Minuten andauerndem Flackern, das meist auf eine Augenmigräne hinweist), sind typische Symptome. Unbehandelt führt die Netzhautablösung fast immer zur Erblindung. Mögliche Ursachen sind Vorschädigungen der Netzhaut durch Unfälle und Verletzungen des Auges, höheres Alter, Diabetes oder vorangegangene Augenoperationen.
Glaskörperabhebung
Der Glaskörper ist eine gelartige, durchsichtige Masse die unser Auge füllt. Er ist wichtig in der Entwicklungsphase der Augen und verleiht dem Auge Stabilität. Während der Glasköper im Kindesalter ganz dick ist wie ein “Pudding”, verändert er sich mit zunehmendem Alter, wird flüssiger und trennt sich von der Netzhaut. Dies ist ein völlig normaler Vorgang und kommt bei jedem Menschen einmal an jedem Auge vor. Dabei können störende Trübungen entstehen, die im Glaskörper schwimmen. Vor allem bei Augenbewegung und bei Blick auf eine helle Fläche (weiße Wand, Himmel, Schnee) werden diese als ring- oder schlangenförmige Trübungen vermehrt wahrgenommen, man spricht dann von “Fliegende Mücken” oder französisch “Mouches volantes”. Weitere typische Symptome sind Schlieren oder “Spinnennetz”, vor allem beim Blick auf einen hellen Hintergrund, oder Blitze, speziell bei Augenbewegung im Dunkeln. Neben der altersbedingten Glaskörperabhebung (meist nach dem 40. Lebensjahr) können auch Kurzsichtigkeit, Entzündungen im Augeninneren oder Unfälle mögliche Ursachen dafür sein.
Maculadegeneration (AMD)
Diabetische Retinopathie
Wenn Sie Diabetes mellitus haben, verwertet und speichert Ihr Körper Zucker nicht richtig. Hohe Blutzuckerwerte schädigen die Blutgefäße der Netzhaut. Damit werden die Funktionen der Nervenfasern und der Netzhautzellen beeinträchtigt. Diese Schädigung der Netzhautgefäße nennt man diabetische Retinopathie. Sie verläuft in 2 Stadien:
1. Nichtproliferative diabetische Retinopathie (NPDR):
- Allgemein als Hintergrundretinopathie bekannt, ist sie ein Frühstadium der diabetischen Retinopathie. In diesem Stadium sickert Blut oder Flüssigkeit aus winzigen Blutgefäßen in die Netzhaut. Die heraussickernde Flüssigkeit hat zur Folge, dass die Netzhaut anschwillt oder dass sich Ablagerungen bilden, die sogenannten “harten Exsudate”.
- Viele Patienten, die unter Diabetes leiden, haben eine milde nicht proliferative diabetische Retinopathie, die ihre Sehkraft normalerweise nicht beeinträchtigt. Wenn die Sehkraft beeinträchtigt ist, ist das die Folge eines Makulaödems und/oder einer makulären Ischämie.
- Ein Makulaödem ist eine Schwellung oder Verdickung der Makula, einem kleinen Bereich in der Mitte der Netzhaut, die es uns ermöglicht, kleine Details klar zu sehen. Die Schwellung wird durch Flüssigkeit verursacht, die aus Blutgefäßen in der Netzhaut heraussickert. Dies ist der häufigste Grund für einen Verlust der Sehkraft bei Zucker. Der Verlust der Sehkraft kann mild oder stark sein, aber sogar in den schlimmsten Fällen bleibt die periphere Sehkraft auch weiterhin erhalten.
- Eine makuläre Ischämie entsteht, wenn die kleinen Blutgefäße (Kapillare) im Bereich der Makula aufgrund der Zuckererkrankung sich verschließen. Dies führt zu einem Sauerstoffmangel im Bereich der Makula. Man sieht verschwommen, weil Nervenzellen und Nervenfasern zu wenig mit Sauerstoff versorgt sind, um richtig arbeiten zu können.
2. Proliferative diabetische Retinopathie (PDR):
- Sie liegt vor, wenn sich krankhafte neue Gefäße (Neovaskularisation) auf der Oberfläche der Netzhaut oder am Sehnerv bilden. Hauptursache ist ein Sauerstoffmangel in weiten Bereichen der Netzhaut durch verschlossene Haargefäße. Dieser Sauerstoffmangel führt zu einem Freisetzen von Gewebsfaktoren und Wachstumsfaktoren, die neue Blutgefäße sprossen lassen.
- Leider sind diese neuen Gefäße nicht hilfreich, da sie in den Glaskörperraum hineinsprossen und sehr stoßempfindlich sind. Diese neuen Gefäße heißen Wundernetze oder “Gefäßproliferationen”. Leider versorgen sie die Netzhaut nicht wieder mit einem normalen Blutfluss. Die neuen Gefäße werden oft von Narbengewebe begleitet, was Falten in der Netzhaut oder Netzhautablösung verursachen kann.
- Eine proliferative diabetische Retinopathie kann einen stärkeren Verlust der Sehkraft verursachen als eine nicht-proliferative diabetische Retinopathie, weil sie sowohl das zentrale als auch das periphere Sehen beeinträchtigen kann.
- Der Verlust der Sehkraft kann bei der proliferativen diabetischen Retinopathie durch eine Glaskörperblutung verursacht werden. Wenn sie geringfügig ist, sieht man vielleicht nur ein paar dunkle “Wolken”. Eine sehr starke Blutung kann das gesamte Sehvermögen blockieren. Abhängig von der Menge, kann es Tage, Monate oder sogar Jahre dauern, bis das Blut wieder absorbiert ist. Wenn das Auge das Blut im Glaskörper innerhalb einer angemessenen Zeit nicht ausreichend absorbieren kann, ist u.U. eine Glaskörperoperation (Parsplana Vitrektomie) erforderlich. Eine Glaskörperblutung allein verursacht keinen permanenten Verlust der Sehkraft. Wenn das Blut wieder absorbiert ist, kann die ursprüngliche Sehschärfe zurückkehren, es sei denn, die Makula hat Schaden erlitten.
- In Verbindung mit der Gefäßneubildung kann entstandenes Narbengewebe einschrumpfen und Falten in der Netzhaut verursachen. Dabei wird die Netzhaut von der Augenhinterwand abgezogen und es kommt zu einer Netzhautablösung. Falten in der Makula können ein verzerrtes Sehen zur Folge haben. Ein stärkerer Verlust der Sehkraft kann vorkommen, wenn die Makula oder große Bereiche der Netzhaut abgelöst sind.
Bei lang dauernder Zuckererkrankung bilden sich durch Verschluss von Kapillargefässen der Netzhaut sauerstoffverarmte Netzhautareale. Als Folge davon sprossen ausgehend von Netzhautgefäßen und/ oder Irisgefäßen neue Kapillaren (Neovaskularisation) aus. Diese neuen, krankhaften Blutgefäße bilden Wundernetze auf der Netzhaut und der Regenbogenhaut. Wachsen die Wundernetze von der Regenbogenhaut über den Kammerwinkel, kann es zur Blockade des Kammerwassersabfluss aus dem Auge kommen. Dies führt zu einer starken Erhöhung des Augeninnendruckes auf Werte von 40mm Hg, die den Sehnerven irreversibel schädigen können.
Gefäßverschluss
Für einen Gefäßverschluss gibt es in der Regel zwei Möglichkeiten: Entweder es wird ein kleines Blutgerinnsel (Embolus) mit dem Blut mitgetragen und verstopft ein Gefäß. Oder die Gefäßwand wird, wie bei einem verrosteten Rohr, nach innen immer dicker, bis kein Blut mehr durch das Gefäß fließen kann und das Blut im Gefäß gerinnt (Thrombose). In beiden Fällen kommt es nach einer gewissen Zeit zu einer Minderversorgung des zu durchblutenden Gewebes mit Sauerstoff (Infarkt). Dies kann natürlich auch am Auge geschehen und zu einer plötzlichen Sehverschlechterung führen. Da es nur eine einzelne Arterie zum Auge hin und eine einzelne Vene vom Auge weg gibt, kann ein Gefäßverschluss am Auge gravierende Folgen haben.
Meist äußert sich ein Gefäßverschluss am Auge als plötzliche einseitige, schmerzlose Sehverschlechterung. Je nachdem welches Gefäß am Auge betroffen ist, kann sich die Sehverschlechterung unterschiedlich äußern.
Bei einem vollständigen Verschluss der einzigen zuführenden Arterie zur Netzhaut (Zentralarterienverschluss) resultiert eine plötzliche Erblindung, während bei einem Verschluss eines kleinen Venenastes nur eine geringe Sehverschlechterung auftreten kann.
 DIAGNOSTIK UND THERAPIE
DIAGNOSTIK UND THERAPIE

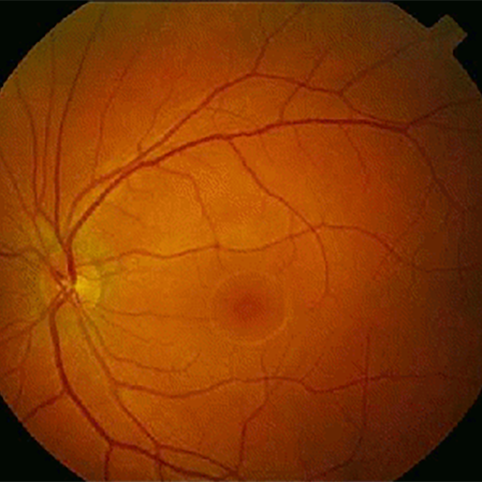
Diagnostik von Netzhauterkrankungen
Netzhautablösung
Wenn Sie Symptome einer Netzhautablösung bei sich wahrnehmen, sollten Sie am selben oder am nächsten Tag Ihren Augenarzt aufsuchen. Durch rechtzeitige Untersuchung vermeidet man ein Einreißen der Netzhaut mit den Folgen einer großen Operation. Bei der Diagnostik selbst schaut sich der Augenarzt die Netzhaut mit pupillenerweiternden Augentropfen genauer an. Sie dürfen dann nach der Untersuchung mehrere Stunden nicht Auto fahren.
Glaskörperabhebung
Auch wenn die Glaskörperabhebung ein normaler Vorgang bei jedem Menschen ist, kann es zu Komplikationen kommen, die sich unbedingt ein Arzt anschauen sollte. Das ist vor allem der Fall, wenn der Glaskörper bei der Trennung zu stark an der Netzhaut zieht und es dadurch zu Netzhautrissen kommt. Oft werden dabei kleine Blutgefäße verletzt. Die daraus resultierende feine Blutung wird von den Patienten als “Rußregen” oder “dunklen Vorhang” beschrieben. Diese Risse in der Netzhaut können unbehandelt zu einer Netzhautablösung führen.
Diabetische Retinopathie
Nur eine Untersuchung des Augenhintergrundes kann Veränderungen in Ihrem Auge feststellen. Ein Facharzt für Augenkrankheiten kann eine Retinopathie diagnostizieren und behandeln, bevor Sie Sehschwierigkeiten überhaupt bemerken. In der Regel wird dabei die Pupille erweitert und mit einem Augenspiegel oder anderem Untersuchungsgerät der Augenhintergrund untersucht. Wenn eine diabetische Retinopathie feststellt wird, kann durch zusätzliche Farbstoffuntersuchungen (Fluoreszein-Angiographie) festgestellt werden, ob eine Laserbehandlung der Netzhaut notwendig ist. Bei diesem Test wird Farbstoff in Ihren Arm injiziert, und es werden Aufnahmen von Ihrem Auge gemacht, um festzustellen, wo Flüssigkeit durchsickert.
Gefäßverschluss
Bei Verdacht auf einen Gefäßverschluss überweisen wir Sie zu einem Gefäßspezialisten.
Behandlungsmöglichkeiten
Netzhautablösung
Meist ergibt die Diagnose, dass die Netzhaut trotz diesem beunruhigenden “Fussel-Sehen” oder “Blitze-Sehen” in Ordnung ist, aber manchmal zeigen sich dünne Netzhautstellen oder Netzhautrisse, die dann mit einem Argon-Laser in unserer Praxis rasch und recht unkompliziert behandelt werden können, was die Gefahr einer Netzhautablösung erheblich reduziert.
Glaskörperabhebung
Im Frühstadium lassen sich solche Netzhautlöcher mittels Laserbehandlung abriegeln, in späteren Stadien muss manchmal eine etwas größere Operation durchgeführt werden.
Diabetische Retinopathie
Die beste Behandlung ist die Vorbeugung, so dass sich die Retinopathie möglichst nicht erst entwickelt. Durch strenge Überwachung Ihres Blutzuckers wird das langfristige Risiko eines Sehkraftverlusts durch diabetische Retinopathie deutlich herabgesetzt. Wird bei einer der regelmäßigen Untersuchungen auf diabetesbedingte Augenkrankheiten eine beginnende Retinopathie entdeckt, so kann die Veränderung an den Gefäßen im Auge in den meisten Fällen durch eine ambulante Laserbehandlung oder eine Kombinationstherapie mit Anti-VEGF-Medikamenten noch aufgehalten werden, bevor es zu Beeinträchtigungen der Sehkraft kommt.
In der Behandlung des diabetischen Makulaödems haben sich durch die Einführung neuer Behandlungsformen und Medikamente in letzter Zeit neue Behandlungsmöglichkeiten ergeben. Injektionen von Wirkstoffen direkt in den Glaskörper des Auges (intravitreale Injektionen) haben sich in den letzten Jahren als Therapieverfahren etabliert. Anti-Angiogenese-Medikamente blockieren die das Gefäßwachstum fördernden Substanzen im Auge direkt und können so zu einer Abschwellung der Netzhautmitte führen. Oft werden sie mehrmals in Abständen von einigen Wochen in das Auge gespritzt.
Bei der Proliferativen diabetischen Retinopathie (PDR) wird der Laser mit Ausnahme der Makula auf alle Teile der Netzhaut gerichtet. Diese Lichtkoagulationsbehandlung der gesamten Netzhaut lässt die krankhaften neuen Gefäße einschrumpfen und verhindert oft, dass sie später wieder wachsen. Darüber hinaus wird das Risiko von Glaskörperblutungen oder der Netzhautverkrümmung herabgesetzt. Manchmal sind über eine gewisse Zeitspanne hinweg mehrfache Laserbehandlungen notwendig. Die Laserchirurgie heilt die diabetische Retinopathie nicht und verhindert nicht immer einen weiteren Verlust der Sehkraft.
Bei fortgeschrittener PDR empfiehlt der Augenarzt u.U. eine Glaskörper-Operation (Parsplana-Vitrektomie). Bei diesem mikrochirurgischen Eingriff, der meist stationär durchgeführt wird, wird der blutgefüllte Glaskörper entfernt und durch eine klare Lösung ersetzt. Der Augenarzt kann mehrere Monate oder bis zu einem Jahr warten, um festzustellen, ob das Blut von allein absorbiert wird, bevor eine Glaskörperoperation notwendig wird.
Durch die Glaskörperoperation werden oft weitere Blutungen vermieden, indem die krankhaften Gefäße, die die Blutungen verursachen, gelasert werden. Wenn sich die Netzhaut abgelöst hat, kann dieser Schaden während der Glaskörperoperation wieder behoben werden. Die Operation sollte frühzeitig vorgenommen werden, weil eine Verkrümmung der Makula oder Netzhautablösung durch Zug permanenten Verlust der Sehkraft nach sich zieht.
Gefäßverschluss
Bei Gefäßverschlüssen auf der venösen Seite sind die Beschwerden anfangs weniger heftig. Leider bestehen dabei nur sehr wenige therapeutische Möglichkeiten mit zum Teil geringer Erfolgschance. Wenn nur Venenäste betroffen sind, besteht eine gewisse Hoffnung auf eine spontane Sehverbesserung,. Bei Verschlüssen der Hauptvene sind leider Probleme wie Gefäßneubildungen möglich. Als Folge davon sind wiederum schmerzhafte Augendrucksteigerungen möglich. Oft ist zur Vermeidung dieser Komplikationen eine Laserbehandlung der Netzhaut oder Injektionen von Wirkstoffen direkt in den Glaskörper des Auges (intravitreale Injektionen mit Anti-Angiogenese-Medikamente) notwendig.
WICHTIGE HINWEISE UND VORBEUGUNG
Netzhautablösung
Durch rechtzeitige Untersuchung vermeidet man ein Einreißen der Netzhaut mit den Folgen einer großen Operation. Im Frühstadium kann die Netzhaut meist durch Laserstrahlen wieder angeheftet werden, eine Netzhautablösung und Operation können vermieden werden und die Sehkraft bleibt erhalten. Also lieber vorbeugen!
Glaskörperabhebung
Die typischen Blitze kommen dadurch zustande, weil der Glaskörper an einigen Stellen etwas stärker an der Netzhaut haftet, wodurch es bei der Abhebung des Glaskörpers zu einer Zugwirkung auf die Netzhaut kommen. Dies reizt die Lichtempfänger der Netzhaut, wie wenn Licht ins Auge gelangen würde. Dieser Reiz wird als Blitz, vor allem bei Augenbewegung im Dunkeln wahrgenommen.
Diabetische Retinopathie
Wenn Sie Zucker haben, ist es wichtig zu wissen, dass durch verbesserte Diagnose- und Behandlungsmethoden, nur ein kleiner Prozentsatz von Patienten, bei denen sich eine diabetische Retinopathie entwickelt hat, einen starken Sehverlust aufweisen. Die Früherkennung der diabetischen Retinopathie ist der beste Schutz gegen den Verlust der Sehkraft. Sie können Ihr Risiko des Sehkraftverlusts deutlich herabsetzen, indem Sie Ihren Blutzucker streng überwachen und regelmäßig den Augenhintergrund überprüfen lassen.
Wie oft ist eine Untersuchung des Augenhintergrunds nötig?
- Bei Patienten mit Diabetes sollte mindestens einmal im Jahr eine Untersuchung mit Pupillendilatation stattfinden.
- Schwangere mit Diabetes sollten sich in den ersten drei Monaten der Schwangerschaft untersuchen lassen, da die Retinopathie während der Schwangerschaft schnell fortschreiten kann.
- Wenn Sie sich eine Brille verschreiben lassen wollen, ist es wichtig, dass Ihr Blutzucker einige Tage lang konstant ist.
- Rapide Veränderungen der Blutzuckerwerte können eine schwankende Sehkraft in beiden Augen zur Folge haben, auch wenn keine diabetische Retinopathie besteht.
- Ihre Augen sollten unverzüglich untersucht werden, wenn Sie akute Minderungen der Sehkraft auf einem Auge bemerken, die in keinem Zusammenhang mit den Blutzuckerwerten stehen.
- Ihre Augen sollten innerhalb von 4-6 Wochen untersucht werden, wenn bei Ihnen die Diagnose “Diabetes mellitus” gestellt wird.
Gefäßverschluss
Prinzipiell gelten für einen Gefäßverschluss am Auge die gleichen Risikofaktoren wie für Herz-Kreislaufkrankheiten allgemein:
- Erhöhter Cholesterinspiegel
- Erhöhter Blutdruck
- Zuckerkrankheit
- Übergewicht
- Rauchen
- Herz-Kreislauf-Erkrankungen in der Familie
- Zu wenig körperliche Bewegung
Daneben spielen am Auge noch andere Faktoren eine Rolle:
- Gefäßentzündungen
- Erhöhter Augendruck
- Lokale Betäubung bei Augenoperationen
- Störung der Blutzusammensetzung und Blutgerinnung


